DESENCLAVEMENT DE LA PSYCHIATRIE
[Dr. Alain GASTE — Joelle PERNET, ISP]
EXPOSE D’ALAIN GASTE
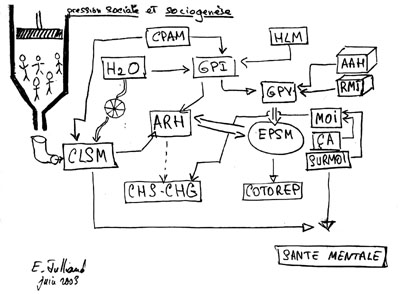
- Pas de définition du Conseil Local de Santé Mentale (CLSM), il n’y a pas de texte et il n’a donc aucune existence légale.
- C’est un mode d’organisation que des équipes de secteur (adulte/enfant/plusieurs secteurs éventuellement) mettent en place pour essayer d’approcher « les besoins » d’une population concernant la maladie mentale et plus ou moins la « santé mentale »
- Historiquement, rappel de l’importance du séminaire de Francis JEANSON auquel lui-même et Eric Julliand ont participé au début des années 80 et de la création par quelques « séminaristes » de l’association PEP (Psychiatrie Et Population) 82-5 d’où est née l’idée de créer un CLSM
- Cette idée est plus d’actualité maintenant car la micro épidémiologie (à supposer que l’épidémiologie soit la bonne manière d’approcher ces problèmes) est impossible à réaliser en psychiatrie et à défaut, la connaissance du terrain s’appuie sur les rencontres avec les problèmes et les hommes pour qui ces problèmes se posent
- Le CLSM est souvent confondu avec le CDSM lequel
est d’ailleurs moribond la planification se faisant maintenant au
niveau régional
Une vision fausse : le CLSM est un CDSM au niveau du secteur ; mais le
CLSM n’est pas chargé de la planification
- Critique
- La psychiatrie a en charge la maladie mentale, c’est à une population donnée de prendre en charge la santé mentale
- Le CLSM sert à « alimenter » les organismes de planification
- CLSM et gestion
- Les CLSM n’ont pas de pouvoir donc pas à se préoccuper de gestion (cf. la position de Pidolle qui aurait écrit au ministère pour demander une législation sur le CLSM de manière à ce que celui-ci puisse gérer les structures du secteur ce qui semble une aberration pour A. Gasté)
- Le CLSM, s’il ne peut pas gérer, peut par contre « garder un œil » sur la manière dont le font certains partenaires
- Dans le CLSM ont se met dans la position du partenariat
- Qui sont les partenaires ?
- Tous les professionnels de terrain
- Les membres de la population par l’intermédiaire des représentants des associations (surtout si on se préoccupe de santé mentale)
- Les « usagers » : UNAFAM et les patients par l’intermédiaire de leurs associations si elles existent
- C’est un partenariat institutionnalisé au-delà des personnes et les actions sont mises en œuvre au moyen de convention passée entre les institutions et associations qui doivent prendre en charge les problèmes repérés
- CLSM et réseau
- Alain est réservé sur le réseau (« usine à gaz et chimère ») : on le pense par objectifs et les financements n’existent pas
- Les réseaux séduisent quand ils sont à la mode
- Travailler en partenariat c’est un réseau et il convient de rester attentif car il y a peut-être quelques moyens à grappiller
- Le CLSM enfin présente un intérêt pour la politique de la ville : les élus se voient proposer une méthode pour approcher les problèmes de la souffrance psychique qui dépasse largement le problème des HDT et des HO
- Quelques points particuliers
- Question des alternatives à l’hospitalisation : plus il y aura de dispositifs qui prennent en charge la souffrance psychique et moins il y aura d’hospitalisation est un raisonnement absurde. A force de penser alternatives on fausse la réflexion sur l’hospitalisation
- Quelques glissements :
- Entre maladie mentale et santé publique
- L’affaire de la psychiatrie c’est la maladie mais on assiste à une inflation des missions sans moyens
- Notre connaissance du psychisme humain fait que nous sommes aussi concerné par la santé mentale
- Prévention → Santé mentale →
Santé publique
- La prévention (en particulier primaire) ne peut être seulement l’affaire des spécialistes de la maladie
- Derrière la santé mentale se pose la question de l’action sociale (un psy à la CLI pour quoi faire ?)
- Entre maladie mentale et santé publique
- Sociogenèse des maladies mentales
- Comment interpréter les études sur la fréquence des maladies mentales plus importantes dans les populations socialement à risques ? Le CLSM permet une autre représentation de la genèse de la maladie
EXPOSE DE JOELLE PERNET
- Rappel historique sur l’implantation préalable du secteur de Corbeil avec BONNAFE :
- les soignants se déplaçaient sur le lieu du conflit
- les associations se créent par carence du service publique et concrétisent ce travail en réseau
- Actuellement
- 3 associations :
- Arrimage s’occupe de création artistique, les patients sont intégrés dans les structures existantes
- Diagonal concerne le logement, l’association loue des appartements et les sous-loue aux patients
- Agapes est un restaurant d’insertion dans le théâtre de Corbeil
Entre ces 3 associations existe un travail en réseau
- Le secteur de psychiatrie est maintenant concentré en centre-ville et s’est replié à distance des « cités sensibles ». De plus l’unité d’hospitalisation « pompe » une partie des moyens de l’extra-hospitalier
- Joëlle décrit son travail :
- La maison thérapeutique
- Les 1iers accueils aux Mozards : problèmes des listes d’attente et des passages de relais
- Elle fait partie des associations
- Le Grand Projet pour la Ville (GPV) serait un équivalent
de CLSM
Joëlle participe à la sous-commission qui s’occupe de
la cité des Tarterets et elle évoque les retombées
très pratiques de cette participation
- Le travail en réseau c’est un état d’esprit
- Le patient est citoyen
- Les structures alternatives ne remplacent pas l’hospitalisation
- Le « système psy » se sent propriétaire de ses patients, veut tout faire et le travail en réseau permet de déléguer
- Enfin ce travail est un travail de prévention
DISCUSSION
La discussion va essentiellement mettre en débat la question des limites des CLSM et permettre d’échanger des expériences différentes ou voisines de CLSM
- Sur les limites sont particulièrement soulignés :
- Le risque de l’institutionnalisation de la
pratique
- Posé d’emblée par P. Chabrand (« quand on ne sait plus quoi faire on appelle un autre », il évoque « la ferme des animaux » de Orwell), il pense que les choses pérennes ne vivent pas
- Pour A. Gasté l’institutionnalisation permet de se positionner sur le terrain dans une position active et de non défausse, de dépasser les cas individuels (quelles représentations de nos activités différentes ?) et enfin d’aborder la question du « qu’est ce que ça nous fait vivre »
- Pour P. Pannetier le problème est : qui institutionnalise au-delà des échanges individuels ? Faut-il passer des conventions ? A combien de secteurs ? En réponse A. Gasté souligne que travailler à une convention est intéressant, la signer n’est pas très utile et que dans l’institutionnalisation ce qui est intéressant ce sont les garanties éthiques (intérêt d’une structure de réflexion qui permet de parler avec tout le monde)
- E. Julliand « revendique » le fait qu’il y a de l’imprévu et de l’imprévisible, ce qui est mal supporté par les partenaires administratifs ; d’où des heurts sur le « convenable/ pas convenu » dans l’écriture de convention
- Le risque de bureaucratisation du dispositif est également souligné (E. Julliand) à l’image de ce qui s’est passé pour les CDSM
- Le risque de « la tour de Babel » (J. Delorenzi) et d’une dilution des pratiques (E. Julliand)
- Le risque de généralisation du dispositif (sorte de clonage) qui amènerait à mettre en place un CLSM « parce que c’est écrit »
- La question du secret dont l’importance est fondamentale. E. Julliand en arrive à promouvoir « l’enclavement de la psychiatrie » qui est « rassurant et structurant » : « il faut des murs pour s’opposer à la transparence, les murs obligent à se mettre debout »
- Sur les différentes expériences
- Celle d’E. Julliand qui souligne son ambivalence
malgré le plaisir de travailler avec Jeanson
Le CLSM concerne une partie du secteur et la pédo-psy sur cette partie du secteur- Il produit du partenariat, organise du partenariat
- Il fonctionne avec
- une réunion plénière pas très fréquente
- Un comité de pilotage (fonctionnel) dont les équipes de psy sont les responsables
- Deux groupes de travail (techniques, réservés aux professionnels) où sont évoqués des cas cliniques avec le nom des gens : personnes âgées et accès aux soins, orientation dans les soins
- Celle de JP. Provoost à Orsay où
existe un conseil intersectoriel de santé mentale
- Composé des 3 chefs de secteurs de
psychiatrie générale
- des représentants des associations de secteur
- des assistantes sociales
- des cadres infirmiers
- Ce conseil inter sectoriel produit des dispositifs
:
- maison communautaire
- Service d’Accompagnement à la Vie Sociale
- Pour A.Gasté le CLSM ne peut être élargi car il est destiné à explorer ce que la micro épidémiologie ne pas faire. C’est un lieu de défense de la psychiatrie de secteur
- Composé des 3 chefs de secteurs de
psychiatrie générale
- Saint Malo, pas de CLSM mais un groupe de réflexion (composé de la psychiatrie générale, la mission locale, l’ASE, la PJJ) qui élabore un projet de cellule d’orientation pour les 16/25 ans
- Sur le partenariat
- E. Vaysse souligne 2 lignes de fuite possibles
:
- Celle d’une super structure au secteur (« le secteur est-il dépassable ? »)
- Celle d’un glissement de certaines missions à des partenaires associatifs (« comment résister ? »)
- A. Gasté :
- Travail partenarial veut-il dire réseau ? En psychiatrie on doit garder ce qui est une référence dans l’organisation sectorielle, c’est la généralité
- X. Desmedt voit 2 écueils au partenariat
:
- L’autre peut changer
- La perte des moyens est partout
|
Madeleine BERNARD |
|
Roquebrune 2003 : Programme
et textes
|